消化器科
消化器科について

人間が生きていくためには口から物を食べ、栄養を摂り、不純物を排泄するということが必要であり、その時に直接食物が通る道筋(食道・胃・十二指腸・小腸・大腸)や間接的に消化を助ける臓器(胆嚢・膵臓)の疾患を中心に診断や治療を行なっています。ものが飲み込みにくい、嘔気嘔吐、胸が焼ける、腹痛、もたれ感、食欲がない、体重が減った、下痢や便秘をする、便に血が混ざる、便に粘液がつくなどの症状がある方が対象となります。
診療内容
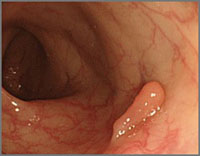
ポリープ写真
病気としては、食道がん、胃がん、大腸がん、胆嚢がんといった悪性の疾患や逆流性食道炎、胃十二指腸潰瘍、大腸ポリープ、潰瘍性大腸炎、クローン病、感染性腸炎、胆石症、総胆管結石症、膵炎といった良性の疾患などがあります。
病気の診断のために行われる検査は、貧血、炎症、肝機能障害、黄疸があるかどうかを調べる採血のほかに内視鏡検査(胃カメラ、大腸カメラ)、消化管造影検査(食道胃透視、小腸造影検査、注腸検査)、超音波検査、CT、MRIといった画像検査があります。最近は、口から挿入する従来の胃カメラの、半分の太さの経鼻内視鏡でも検査可能となりました。
以前は手術しなければ治療出来なかった病気も、内視鏡を用いての治療が可能になりました。消化管出血に対して内視鏡を用いた止血術を行い、手術を回避出来ることが多く、また、早期がんに対して内視鏡的粘膜下層剥離術を行い、がんを完全に切除できることもあります。便潜血検査で陽性となり、大腸カメラをしてポリープが発見された場合や、偶然ポリープが発見された場合も、内視鏡を用いてポリープ切除することもできます。
内視鏡検査の普及に伴い、慢性下痢症と診断された患者さんの中には難病疾患(潰瘍性大腸炎、クローン病)と診断されることもあり、その治療も飛躍的に進歩しているため、長年苦労した患者さんのお悩みも解消できるでしょう。
特徴・特色
- 厚生労働省の特定疾患に指定されているクローン病、潰瘍性大腸炎が多く、診断や治療を的確に行なっています。
- 消化管の狭窄に対しては、手術回避のため内視鏡を用いたバルーン拡張術やステント挿入術を行うことがあります。
- 消化管出血に対して内視鏡的止血術(エタノールや高張Naエピネフリン液の局注、クリッピングなど)を行なっています。
- 早期に発見されたがんに対し十分な検査をし、完全に切除可能と診断されれば、内視鏡的に治療を行います。
- 内視鏡的に切除不能と診断されたがんや、胆石症など外科的療法が推奨されている疾患は、外科の医師と相談し最善の治療を行います。
現在、注目されている治療法
| 顆粒球除去療法 | 潰瘍性大腸炎の治療法で、副腎皮質ホルモンの減量・離脱を目標に併用されています。 |
|---|---|
| インターフェロン・リバビリン併用療法 | C型肝炎にたいして50%以上の奏効率を示しています。週1回の外来通院でできます。 |
| ヘリコ・バクター・ピロリ―菌除菌療法 | 胃・十二指腸潰瘍の再発防止に重要といわれています。判定も、呼気法で簡単にできます。 |
| 消化器癌の外来化学療法 | 毎週を原則に、副作用に注意しながら施行されています。 |
その他、主な消化器系疾患の標準的治療指診
主な疾患について、当院の標準的治療指針を紹介致します。どの疾患も早期発見が重要です。
| 胃・十二指腸潰瘍 | 薬物療法。ピロリ菌に対する除菌も行います。出血に対しては、内視鏡的止血術が良い成績を収めています。 |
|---|---|
| 胃腫瘍(胃がん含) | 内視鏡的切除・腹腔鏡(補助)下摘出・開腹切除などあります。 |
| 胆石症 | 腹腔鏡下摘出・内視鏡的結石除去・開腹剔出術などを適応に応じて施行いたします。 |
| 大腸腫瘍 | 内視鏡的切除・腹腔鏡補助下摘出・開腹切除など。 |
| 虫垂炎(いわゆる盲腸) | 開腹手術(腰椎麻酔)で行っています。 |
| 鼠径ヘルニア(脱腸) | メッシュプラグ法が痛みも少ないようです。 |
| 肝炎 | 薬物療法。インターフェロン療法も有効です。 |
| 肝腫瘍 | エタノール局注療法・経カテーテル的動脈塞栓術・開腹切除術など |
| 食道静脈瘤 | 内視鏡的結紮術・硬化療法が主体となっています。 |
| 腹水 | 薬物療法。腹水濾過濃縮再静注療法などもあります。 |
| 潰瘍性大腸炎 | 薬物療法・顆粒球除去療法・腹腔鏡補助下手術などです。顆粒球除去療法は薬物療法と手術療法との中間的な方法として注目されています。 |
| 自然気胸 | 胸腔鏡下肺嚢疱切除術が良い適応です。 |
内視鏡検査
ここで言う内視鏡とは、胃・十二指腸内視鏡(電子スコープ)と、大腸内視鏡(電子スコープ)のことです。口腔または、肛門より内視鏡を挿入し、色々な疾患の診断(病理生検も可)・治療が可能です。
当院では、痛みの少ない内視鏡検査を目指し、取り組んでおります。
内視鏡処置の主な例
| 胃潰瘍出血 | 口腔より、胃カメラを挿入します。出血部位を確認し、クリップ・止血剤の局所注入・焼灼などにより止血します。 |
|---|---|
| 胃腫瘍(ポリープ) | 胃内視鏡で腫瘍の範囲を確認して、高周波メスにて摘出します(EMR)。1週間程度の入院となります。 |
| 胆石症(総胆管結石) | 十二指腸にある開孔部を拡張(または、切開)し、総胆管内の結石を除去します。胆のう結石は、腹腔鏡下に胆のうを摘出する方法(手術)が一般的です。 |
| 大腸腫瘍(ポリープ) | 肛門より大腸カメラを挿入し、胃の場合と同様、高周波にて切除します。術後1週間ほどで旅行・飲酒・重労働・スポーツなどができるようになります。 |
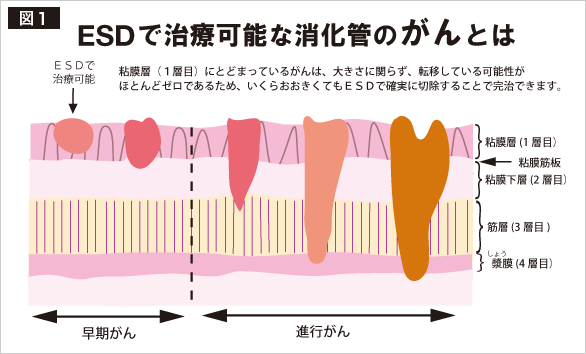
| ESD(内視鏡的粘膜下層剥離術) | 早期食道がん、胃がん、大腸がんに対する内視鏡治療は以前から広く行われてきました。しかし、スネアー(輪状のワイヤー)を引っ掛けて切除するため、1~2cmまでの小さな病変までしか一括で切除することはできませんでした。ESDでは、大きな病変も一括で切除できるため、取り残しや再発の心配がなく、病理組織検査でも正確に治癒の判定ができます。 |
ESDで治療可能な消化管がん
苦痛を少なく、信頼性の高い医療を提供し、患者様の健康の保持増進を目指します。 消化管の粘膜(壁)は、胃・大腸では、図1のように4層構造で、食道は漿膜(しょうまく)がないため3層構造となっています。 がんは、粘膜層(1層目)の表面に発生し、だんだんと粘膜下層(2層目)、筋層(3層目)に浸潤していきます。 基本的に粘膜層(1層目)にとどまっているがん(下記の条件を満たすもの)であれば、大きさに関わらず転移している可能性がほとんどゼロであるため、いくら大きくてもESDで確実の切除することで完治できます。
以下の条件を満たすもの
- 食道がん:粘膜層(1層目)の上部2/3までに存在する場合
- 胃がん:(1)分化型腺がんで、潰瘍(-)である場合
(2)分化型腺がんで、潰瘍(+)である場合には、3cm以下
(3)分化型腺がんで、粘膜下層(2層目)に0.5mm以内の浸潤が見られる場合には3cm以下 - 大腸がん:粘膜下層(2層目)に1mm以内の浸潤まで
ESDの手順
ESDで完治した約10cm大の早期胃がん症例
まず、局注液を粘膜下層(2層目)に注入してから、病変の周囲に切れ目を入れ、粘膜下層(2層目)の深い部分で剥離していきます。
よって、粘膜層(1層目)に存在するがんは、粘膜下層(2層目)とともに確実に切り取ることができます。
胃体小弯主体に広範囲に広がる直径10cm強の病変、わずかな隆起で、通常観察で病変を特定するのは困難
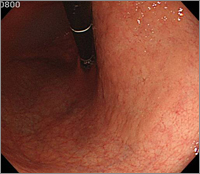
ESD写真1
色素散布することで、病変は明瞭となる
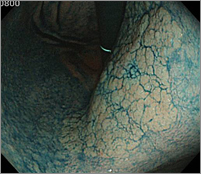
ESD写真2
剥離後の潰瘍
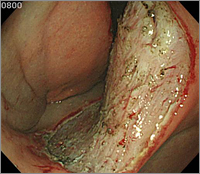
ESD写真3
切除標本(直径13cm)、粘膜内(1層目にとどまる)高分化型腺がんで、完全切除されていた。

ESD写真4
従来の内視鏡的切除法と比較するとより高度な技術が必要とされますが、山下医師は、保険適用される前の2004年4月から秋田市の中核病院(約500床)でESDを開始し、胃を主体に食道・大腸・咽頭で術者として約400症例(2011年3月現在)の経験があり、多くの患者さまにご満足いただいています。
※緊急手術を要した症例は、一例もありません。
ESDの出現により、消化管のがんは寝ている間に内視鏡で完治できる時代になりました。しかし、ESDで完治できるのは早期のがんだけで、それらはまず症状を起こすことがありません。内視鏡で完治できるがんを見つけるためには、症状が出てからの検査では遅いのです。 40歳をすぎたら、ぜひ人間ドックによる内視鏡検査をお受けになることをおすすめいたします。
担当医
外科・消化器外科
消化器外科部長髙良 大介Daisuke Takara
- 日本外科学会 専門医
- 日本消化器外科学会 専門医・指導医
- 日本DMAT隊員
- 統括DMAT
- DMATインストラクター
外科・消化器外科
外科部長佐々木 剛志Takeshi Sasaki
国立がん研究センター東病院大腸外科 医長
- 医学博士
- 日本外科学会 専門医・指導医
- 日本消化器外科学会 専門医・指導医
- 日本内視鏡外科学会 技術認定医
- 消化器がん外科治療 認定医
- 緩和ケア研修 修了
- 日本大腸肛門病 所属
外科・消化器外科
医員本多 良哉Ryoya Honda
国立がん研究センター東病院大腸外科レジデント
- 日本外科学会 専門医
- 日本内視鏡外科学会 技術認定医
- 緩和ケア研修 修了
外科・消化器外科
理事長・院長堀江 健司Kenji Horie
- 日本消化器病学会 専門医
- 日本消化器内視鏡学会 専門医
- 日本臨床外科医学会 評議員
- 日本外科学会 認定登録医
- 日本医師会 認定産業医
- 日本医師会認定健康スポーツ医
外科・消化器内科
副院長竹束 正二郎Shojiro Taketsuka
- 日本外科学会 専門医・指導医
- 日本消化器内視鏡学会 専門医・指導医
- 日本消化器外科学会認定医
- マンモグラフィー読影認定医
- 日本医師会認定健康スポーツ医
消化器内科
内視鏡室長菅間 一乃Kazunori Sugama
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 消化器内視鏡専門医
消化器内科
非常勤医山下 達矢Tatsuya Yamashita
- 日本内科学会 認定内科医
- 日本消化器内視鏡学会 専門医・指導医
- 日本消化器病学会 専門医
外科・消化器内科
非常勤医笠間 和典Kazunori Kasama
四谷メディカルキューブ減量・糖尿病外科センター長